Reportages
Maladie d’Alzheimer: honorer le présent
D’ici une quinzaine d’années, près d’un million de Canadien·ne·s — dont 260 000 Québécois·es — seront touché·e·s par la maladie d’Alzheimer ou des troubles apparentés. Des personnes qui, pour la plupart, finiront par vivre exclues de la société. Heureusement, il existe des approches de soins inclusives, comme celle que préconise Carpe Diem, une résidence trifluvienne axée sur la communauté et l’autonomie.
Texte—Eugénie Emond
Photos—Catherine Bernier
L’odeur du tilleul a supplanté celle des pâtes et papiers à Trois-Rivières. Sur tous les plateaux de la ville, les arbres gorgés de fleurs diffusent un parfum lourd.
Trois marcheuses s’arrêtent à chaque pâté de maisons, pâmées devant les platebandes. «Tabarnik que c’est beau! Y a même pas de cochonneries!», s’extasie Jocelyne. «J’aime ça quand les arbres s’embrassent», ajoute Denise, le regard fixé vers les feuillus au-dessus de nos têtes. Une voisine penchée sur son désherbage les salue, visiblement habituée de les voir passer.
Jocelyne a maintenant pris de l’avance. Elle regarde derrière son épaule et mesure avec orgueil l’espace qui s’agrandit entre elle et les autres femmes. Un peu plus, et elle les aurait semées. Elle, l’ancienne infirmière en chef qui passait ses journées debout. À 78 ans, elle n’a rien perdu de sa forme.
Tous les jours, elle sort seule ou accompagnée de quelques colocataires, et parfois d’une préposée.


C’est sans doute ce qui frappe le plus l’imaginaire à Carpe Diem: cette liberté offerte aux résident·e·s dans une société où les questions de sécurité, d’assurances et de responsabilité civile prennent toute la place.
Carpe Diem est une résidence à but non lucratif qui héberge une quinzaine de personnes atteintes de la maladie d’Alzheimer ou de maladies apparentées, en plus d’offrir du soutien à domicile. Ici, ceux et celles qui le peuvent encore marchent dans le voisinage, participent à l’organisation des repas, aident à la préparation du feu extérieur, montent et descendent le grand escalier. Un environnement où le filet de sureté est soigneusement dissimulé, et la communauté, de connivence.
Entre démence et errances: des mots qui font peur
____
En marchant avec Jocelyne, je me souviens de mon ancien voisin et de ses visites répétées chez moi. Il lui arrivait de venir à la maison porter ses bouteilles vides, croyant retrouver le magasin général de l’époque, tel qu’il l’avait connu. J’avais alerté sa parenté, me disant que ce vieil homme solitaire ne pourrait certes pas habiter à domicile bien longtemps. Et qu’en était-il de sa conduite automobile? Allait-il retrouver son logis? Pouvait-il provoquer un accident?
J’avais appris son déménagement de la maison où il avait vécu la majeure partie de son existence peu de temps après. En observant les trois femmes se promener, et en constatant ma propre surprise devant leur liberté supervisée, je réalise à quel point ma connaissance de la maladie est limitée.
Car l’Alzheimer, causée par la dégénérescence progressive des cellules du cerveau, s’accompagne d’un vocabulaire qui fait peur: démence, errances, déambulation, fugues, vols, et j’en passe.
«Derrière les mots errance et déambulation, il y a la notion de marcher sans but; mais on est qui pour dire que la personne n’a pas d’objectif quand elle marche?», questionne Charlotte Berjon, coordonnatrice de la Maison Carpe Diem. «Elle a pourtant les mêmes que nous: se désennuyer, se dépenser, aller aux toilettes, manger ou boire. Pourquoi change-t-on les mots à partir du moment où il y a un diagnostic?»
Le diagnostic est toujours reçu comme un verdict, le moment où tout bascule.
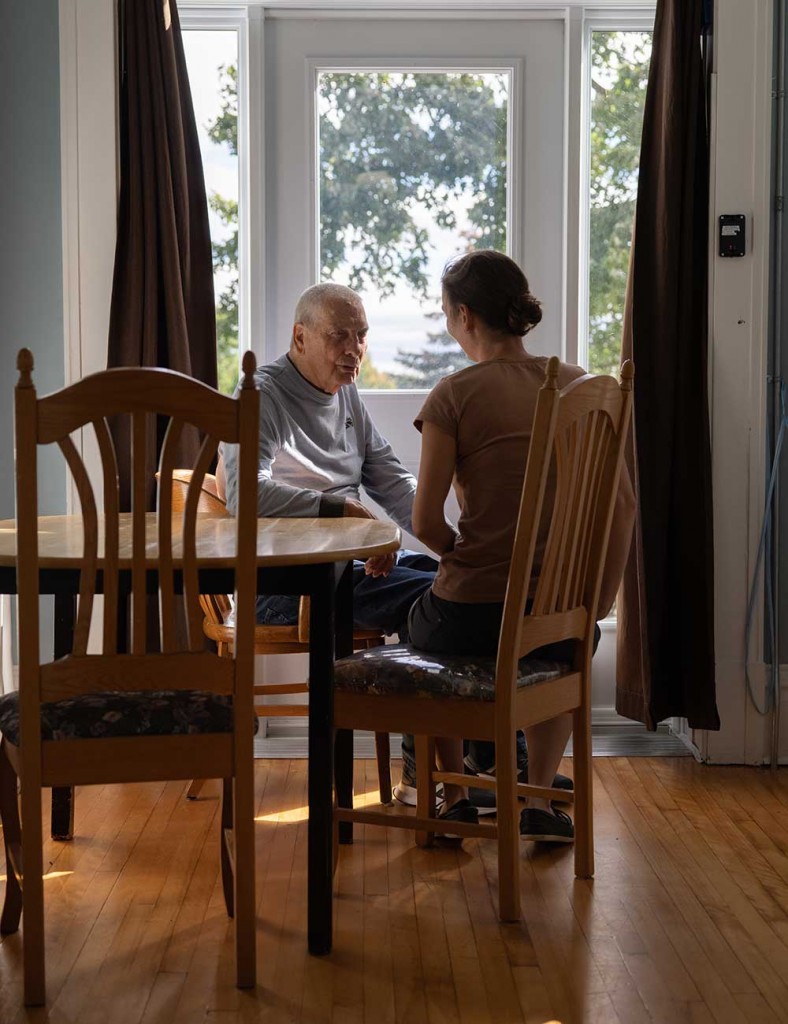

«La maladie est vécue de façon très dramatique, parce qu’on a la vision de quelqu’un qui est en train de mourir, de disparaitre.»
Docteure en anthropologie sociale et ethnologie à l’École des hautes études en sciences sociales de Paris, Gloria Frisone a étudié le lien très étroit entre perte d’identité et perte de mémoire, et sa signification dans nos sociétés contemporaines. «Ce lien est ancré dans notre histoire de la pensée. Il a aussi à voir avec notre conception de l’âme: dans notre culture religieuse et philosophique, l’âme est l’essence de ce que nous sommes, et donc sa mort est encore plus scandaleuse que celle du corps ou de la personne. C’est presque quelque chose qui va contre nature.»
Mieux comprendre la maladie d’Alzheimer
____
D’ailleurs, depuis la découverte de la maladie d’Alzheimer, en 1906, les choses ont bien changé. Cette pathologie n’en est plus seulement une du cerveau, dont il faudrait contrer l’apparition par des séances de sudoku.
Bien qu’elle soit encore et toujours fatale, des travaux publiés en 2020 dans la revue scientifique The Lancet ont identifié une douzaine de facteurs de risques sur lesquels il est possible d’agir pour la prévenir. Selon Annette Leibing, anthropologue médicale et professeure titulaire à la Faculté de sciences infirmières de l’Université de Montréal, il s’agit littéralement d’une «nouvelle démence».
Parmi les facteurs de risques «modifiables», on note le diabète, l’hypertension, la cigarette, l’isolement social et la pollution de l’air. «Dans les pays où il y a un très bon accès au système de santé et d’éducation, la prévalence de la maladie a diminué. Il y a plus de cas parce que la population vieillit, mais on peut voir que les chiffres déclinent.»
La professeure ajoute que la démence est devenue une affaire politique. «Si les chiffres augmentent, c’est que la société n’a pas fait son travail.»
Des résidences pour ainé·e·s nouveau genre
____
Au retour de la marche, Madeline me surprend à jeter un œil à l’application météo de mon téléphone. «Demain est un autre jour!», philosophe-t-elle. Je range mon outil et, avec lui, la perspective d’une fin de semaine en famille sous la pluie.
J’observe l’étrange cour arrière de la résidence: Madeline qui plie des serviettes en fredonnant; Richard qui joue à la pétanque avec quelques colocataires; Jocelyne qui transporte un plateau de morceaux de melon d’eau; Gaston, un tagète jaune vif à la boutonnière, qui se laisse bercer par la brise, les yeux mi-clos.
Sur le balcon, une préposée aide Lise, désormais clouée à son fauteuil adapté, à prendre sa collation. Pas de passé, pas d’avenir. Que le présent qui s’égrène tranquillement. Enfin un peu de répit, que je me dis.
«Comme les gens ont des problèmes de mémoire, leur capacité à se projeter dans le temps est limitée. C’est ici et maintenant.»
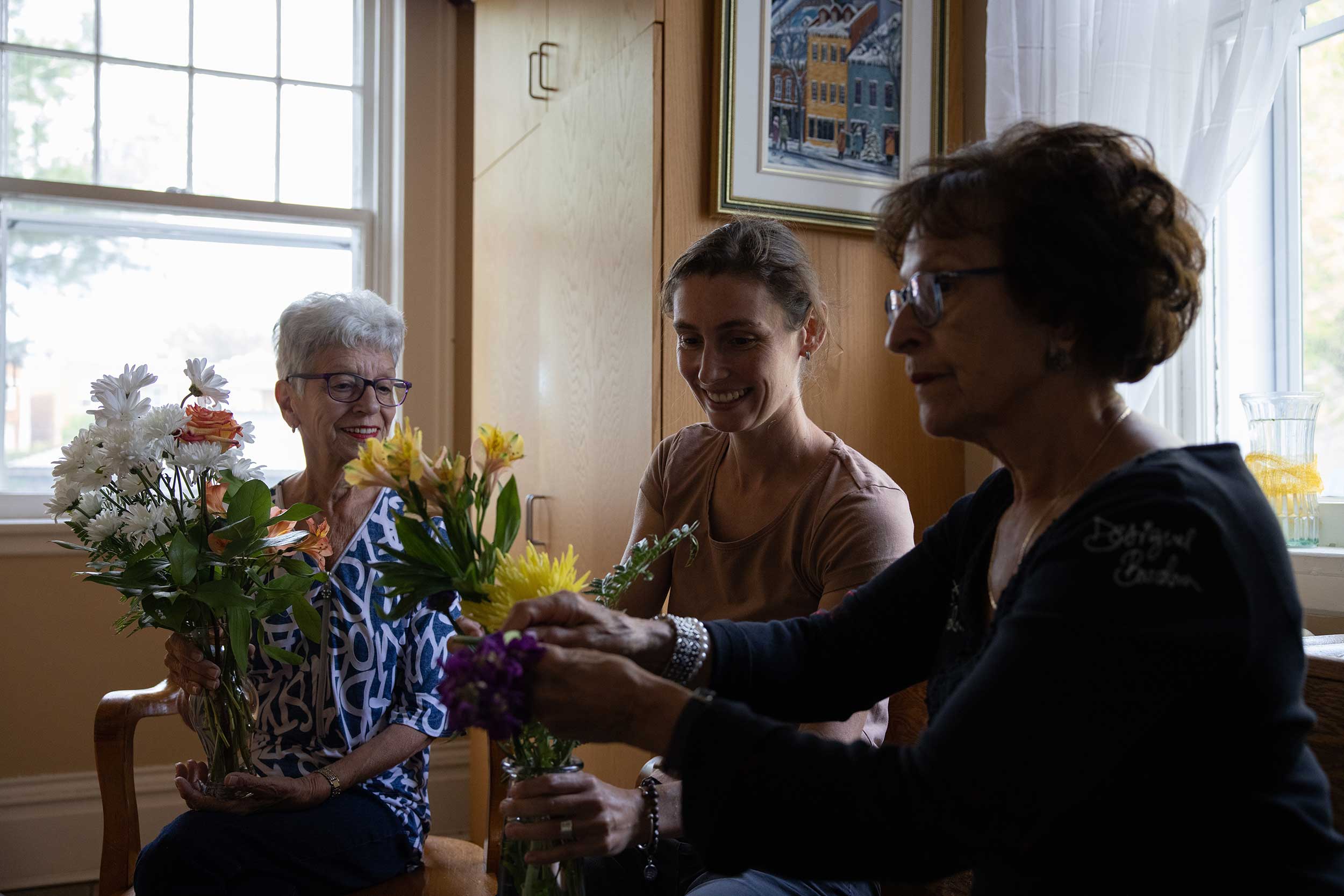
Charlotte Berjon, coordonnatrice de la Maison Carpe Diem, accompagnée des résidentes Madeline et Jocelyne.
Philippe Voyer est professeur titulaire à la Faculté des sciences infirmières de l’Université Laval. Il s’est inspiré de ce que fait Carpe Diem dans le cadre de sa participation à la création d’habitations pour ainé·e·s au Québec — dont le complexe Humanitæ, dans la capitale, et les maisons des aînés du gouvernement provincial. Celles-ci sont destinées à compléter ou à remplacer l’offre de CHSLD, où près de 80 % de la clientèle est atteinte de troubles cognitifs. «On met tout en œuvre pour que ces personnes vivent des émotions positives, et pour que leur humeur le soit aussi.»
Philippe s’intéresse aux différents modèles qui émergent au Canada et dans le reste du monde. «Certains misent sur l’environnement physique; d’autres, sur l’approche auprès des résident·e·s», résume-t-il.
Il évoque les Greenhouse en Nouvelle-Écosse et aux États-Unis, de modestes bungalows de 6 à 12 places qui permettent au personnel d’adapter la routine de soins à chacun·e. Il nomme aussi les Green Care Farms, où les résident·e·s participent à l’entretien de la ferme — un modèle né aux Pays-Bas qui a fait boule de neige en Europe. La proximité de la nature, par exemple les sons des animaux et le gout des légumes cueillis au jardin, éveille leurs sens et «stimule leurs capacités résiduelles».
Le modèle de Carpe Diem, quant à lui, mise sur ce que les résident·e·s ont à offrir, maintenant, respecte leur rythme et cherche d’abord à connaitre la cause des comportements avant d’intervenir. Une philosophie qui demande à l’entourage et aux proches aidant·e·s de s’adapter pour s’ancrer dans le moment présent.


Déconstruire la culture du souvenir
____
Car que faire avec une personne atteinte de troubles cognitifs, que dire? Que partager lorsque les souvenirs s’effacent?
À l’autre bout du fil, Pierre Martin me parle de son épouse, Suzanne, atteinte d’Alzheimer depuis plus de six ans. «Je l’aime plus que jamais!» Pierre a dû s’ajuster pour accueillir ce que sa conjointe a à lui offrir lors de ses visites quotidiennes à Carpe Diem.
«Notre culture nous propulsant toujours vers l’avenir, nous accordons beaucoup d’importance au partage d’histoires du passé. La pression sur la mémoire est énorme!», reconnait Anne Basting, autrice et professeure à l’Université du Wisconsin.
Elle-même a développé une approche créative pour que les patient·e·s et leur entourage puissent entretenir une relation significative. Entre autres outils, elle fournit aux proches des questions à poser qui n’impliquent pas de bonnes ou de mauvaises réponses — «quels sons entends-tu?» —, et leur offre ainsi des clés pour que la communication s’opère.
«Les proches aidant·e·s vivent parfois comme un choc ce qui arrive au cerveau avec la démence. Ils et elles se concentrent alors sur la réparation des pertes, ce qui les expulse du présent et les enferme dans le passé.»
Avec Suzanne, Pierre se balade en voiture, chante des chansons. Le plus dur désormais n’est pas de faire le deuil de ce que leur couple a été, mais de composer avec les différentes réactions des enfants. L’un d’eux trouve particulièrement difficile de voir sa mère dans cet état, et souhaiterait «qu’on la pique pour en finir». «Ce n’est pas parce qu’il ne l’aime pas, comprenez-moi bien.»
En écoutant Pierre, je me rends compte que ce discours entourant la volonté «d’en finir» si jamais la maladie se pointait est de plus en plus courant. Certes, plusieurs ont eu à côtoyer un·e proche atteint·e de troubles cognitifs majeurs ou de la maladie d’Alzheimer; et certain·e·s ont été horrifié·e·s par la lente agonie de leurs parents ou par la qualité des soins reçus.
Or, pour le gériatre Félix Pageau, qui a produit un manifeste dans la foulée des réflexions sur l’aide médicale à mourir pour les personnes atteintes de troubles mentaux, la solution est ailleurs.
«Le patient dément est âgé, handicapé, il a souvent des problèmes de mobilité et des problèmes psychiatriques associés. C’est le mépris de tout ça chez l’autre — dans lequel nous nous projetons — qui nous fait dire: moi, si je deviens comme ça, je ne veux pas vivre. Ce que je dis plutôt, c’est: on doit mieux soigner ces gens pour qu’ils soient le plus à l’aise possible avec tous ces états-là.»

Richard, résident à la Maison Carpe Diem.
La crainte de perdre la mémoire
____
Dans la cour arrière de Carpe Diem, Richard empoigne un linge à vaisselle pour donner un coup de main à Madeline. Richard a 76 ans, et des yeux bleus virant sur le turquoise. De longues rides traversent sa bouille d’acteur américain. Il me parle du choc ressenti lors du diagnostic, du sentiment d’abandon lorsqu’il a quitté son domicile pour venir s’installer ici, il y a six mois. Du vélo qu’il fait encore tous les jours. Des autres colocataires. De leur état qui se désagrège sous ses yeux. De ce qui l’attend.
– Qu’est qui vous fait le plus peur?
– La perte des capacités mentales.
– La mémoire?
– La mémoire, c’est beaucoup de choses. Ce n’est pas juste un élément dissocié de toutes les autres facultés mentales. C’est des habitudes de vie, des paramètres de comportement, de la stabilité émotionnelle, je dirais.
Cette notion de mémoire, indissociable de la maladie d’Alzheimer, Gloria Frisone l’a analysée dans sa thèse en anthropologie sociale, défendue à Paris il y a deux ans. «Les troubles amnésiques et de pertes de mémoire sont toujours cités en premier, même s’ils ne sont pas les seuls qui accompagnent la maladie.»
En effet, celle-ci peut aussi affecter le comportement, les capacités physiques, les émotions ou les fonctions cognitives. Par exemple, on va évoquer la mémoire sémantique lorsqu’il est question de ne plus retrouver les mots, «mais c’est un trouble du langage masqué en trouble de la mémoire», précise la docteure.
À jaser avec Richard, on ne pourrait se douter de la maladie qui progresse.
«C’est trompeur, parce que l’organisation de la Maison donne l’impression que les gens ne sont pas très atteints par la maladie.»
Pourtant, personne, ici, ne fait sa toilette seul·e. Plus la maladie avance, plus les soins sont constants. Certain·e·s résident·e·s peuvent terminer leurs jours à Carpe Diem et y recevoir les soins palliatifs adéquats, mais d’autres doivent être transféré·e·s en CHSLD lorsque leur état le requiert.
Il reste que plusieurs personnes se sont retrouvées à Carpe Diem après s’être fait renvoyer de la résidence où elles logeaient pour cause de troubles de comportement — des troubles souvent dus à des soins mal adaptés à leur condition. Ici, dans ce vieux presbytère d’un quartier résidentiel de Trois-Rivières, elles ont retrouvé un peu de dignité.
Le modèle Carpe Diem
____
Dans la cuisine, Charlotte nettoie la table avec un linge imaginaire, dans un geste assuré. De sa bouche s’élève un chuintement constant, des réminiscences dont on capte parfois quelques bribes — «faut rentrer le bois!» La préposée lui glisse un linge dans la main, juste à temps pour le dernier coin à récurer.
«Carpe Diem maintient une certaine autonomie chez la personne en exploitant des fonctions du cerveau qui existaient il y a 20 ou 30 ans, et qui sont encore très actives», souligne le docteur Rémi Bouchard, neuropsychologue à la retraite et fondateur de la première clinique de la mémoire au Canada. La directrice de la Maison précise: «On mise beaucoup, par exemple, sur la mémoire procédurale, celle du geste automatique répété des milliers de fois dans une vie.»
C’est aussi parce que la mémoire épisodique est atteinte que l’accompagnement chez Carpe Diem débute souvent à domicile. La préposée qui effectue les visites sera la même qui accueillera la personne et qui en prendra soin lorsqu’elle déménagera à la résidence. Ces rencontres récurrentes s’ancreront dans sa mémoire et atténueront la perte de repères lors de son arrivée — une façon de fonctionner qui demande de la flexibilité et de l’organisation.
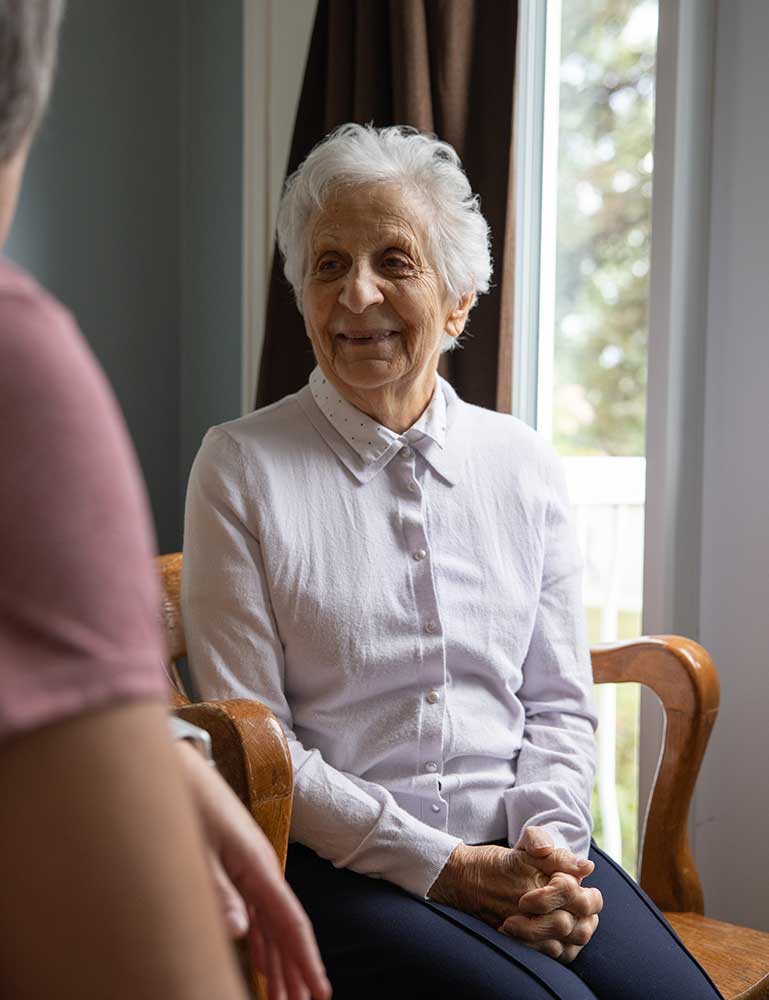
Nicole Poirier a commencé à élaborer Carpe Diem en 1985, après avoir dirigé une résidence pour personnes âgées durant quelques années et constaté à quel point les services étaient mésadaptés pour les personnes atteintes de troubles cognitifs. Le chemin a été long: elle voulait un OBNL, financé par le gouvernement et accessible, ce qu’elle a finalement obtenu en 1995.
Si les recherches concluant aux bienfaits d’une telle prise en charge se sont accumulées, le modèle n’a pas vraiment fait de petits ici.
«Au Ministère de la Santé et des Services sociaux (MSSS), ils n’ont pas le réflexe “ainé·e·s”. Les CHSLD ont toujours été les parents pauvres du ministère de la Santé», affirme sans détour Marguerite Blais, ministre responsable des Aînés et des Proches aidants, pour justifier le peu d’innovation en matière de soins aux personnes âgées atteintes de troubles cognitifs.
Le MSSS en est à construire 48 maisons des aînés, de plus petites unités qui s’inspirent en partie de ce que fait Carpe Diem — un virage accéléré par la pandémie, durant laquelle près de 8 200 ainé·e·s sont décédé·e·s de la COVID-19 dans les CHSLD du Québec.
La construction de ces maisons est toutefois critiquée en raison de ses couts élevés: quelque 2,4 milliards de dollars pour l’ensemble du projet. Plusieurs souhaiteraient qu’on mise davantage sur les soins à domicile, un changement de cap qui tarde à se concrétiser. Sans compter que le personnel du réseau de la santé, insuffisant, gagnerait à être mieux formé en ce qui a trait aux troubles cognitifs majeurs.
La ministre observe d’ailleurs que la maladie d’Alzheimer est méconnue du public en général. «Je me suis fait dire: c’est pas important si le milieu [dans lequel les personnes atteintes évoluent] est pas beau. Elles ne s’en rendront pas compte. Franchement!»
Ce que les personnes atteintes de troubles cognitifs nous apprennent
____
Quant à la fondatrice de Carpe Diem, elle donne surtout des formations en Europe. Lorsque le premier village Alzheimer a été créé en France, elle a été consultée. Mais elle déplore que ces villages, qui recréent un environnement résidentiel factice, enferment les patient·e·s plutôt que de préserver leur lien avec la communauté. Ici, par exemple, le dépanneur est de connivence: si un·e résident·e y entre inopinément pour prendre un sac de chips, les employé·e·s, averti·e·s, n’en feront aucun cas et mettront le tout sur le compte de la Maison.
Car l’Alzheimer charrie sa dose d’exclusion, combinée au spectre d’une maladie dégénérative, honnie par plusieurs.
«La grande peur, très forte dans notre monde occidental, vient du fait que la maladie affaiblit nos capacités de pensée. Dans d’autres pays, c’est moins important», rappelle Annette Leibing. L’anthropologue médicale cite le Brésil, où elle a enseigné et où les troubles cognitifs légers étaient, dans l’ensemble, bien acceptés. «Quand les gens présentaient des symptômes comme de l’errance, ça venait avec une immense exclusion sociale, mais si la personne était douce et commençait à oublier des choses, c’était considéré comme normal: lentement, elle allait disparaitre et entrer dans l’autre monde.»
«Il y a beaucoup plus d’acceptation ailleurs — comme en Chine, en Inde ou au Japon — par rapport au fait que le vieux ou la vieille à la maison perde un petit peu ses capacités mentales. On parle moins de cette maladie. Il n’y a pas cette vision du déclin cognitif comme un vieillissement pathologique», ajoute Gloria Frisone. Elle note toutefois que, de façon générale, le point de vue biomédical s’est imposé, «influencé par l’opposition historique entre le vieux sage et le fou. Celui-ci n’a plus de rôle social, parce qu’il ne peut plus transmettre la mémoire historique de son groupe».
Ceux et celles qui côtoient les personnes atteintes de troubles cognitifs reconnaissent pourtant leur valeur. «Elles nous apprennent à vivre», affirme sans ambages Nicole Poirier.
«Si tu passes devant l’une d’elles et que tu ne la salues pas, que tu ne la regardes pas, elle va taper sur la table. On appelle ça des troubles du comportement, mais ça nous apprend à entrer réellement en relation avec l’autre. Et ça s’applique à toutes les sphères de nos vies.»
Le gériatre et chercheur en éthique Félix Pageau va plus loin.
«Les patient·e·s dément·e·s nous rappellent notre propre fragilité dans une société nord-américaine axée sur la productivité. On valorise l’autonomie et le fait d’être fonctionnel ·le, mais tout le monde a des fragilités à différents niveaux; pourquoi, alors, ne pas essayer de voir comment ces gens-là peuvent nous aider à ralentir, à prendre le temps de vivre, plutôt que de courir vers la mort?»


Exister sans le passé
____
Du salon s’élève une mélodie; une préposée a sorti son violon. Son archet bat la mesure, entrainant peu à peu les pieds de Charlotte qui la soulèvent, mus par la musique traditionnelle. Dos droit, bas remontés, elle incline la tête et salue l’assistance d’un geste théâtral, inné — comme à l’époque où elle formait un couple étoile de ballroom avec son mari. Richard s’avance et lui prend les bras, plongeant ses yeux bleus dans les siens.
La veille, alors qu’il préparait le feu, j’avais demandé à cet ancien criminologue si nous pouvions exister sans notre passé:
– Oui. Tout à fait, mais il faut continuer à développer notre identité ici.
– Et c’est quoi, notre identité?
– C’est notre passé, notre présent, pis ce qu’on projette dans l’avenir.
– Malgré la maladie, on a tout ça?
– Oui, parce qu’on conserve pas mal toutes nos dimensions affectives. Quand je vis un évènement, j’essaie toujours d’y attacher une ficelle affective pour que ça colle, que ça s’accroche à ma mémoire. J’accordais pas du tout d’importance à ça avant. Maintenant, oui.
Le bruit de la clôture nous avait fait sursauter. Les marcheuses revenaient, ragaillardies par une nouvelle promenade. Madeline s’était dirigée vers le panier à linge, bien décidée à passer au travers. À côté, trois hommes prenaient oisivement un bain de soleil. En observant cette répartition des tâches peu équitable, je m’étais dit que non, on n’oublie jamais complètement ce qu’on a été.
À noter que seuls les prénoms des résident·e·s ont été employés pour les besoins du reportage. L’approche Carpe Diem préconise toutefois l’usage du nom complet.
Eugénie Emond est journaliste indépendante. Elle est également détentrice d’une maitrise en gérontologie de l’Université de Sherbrooke. Son travail lui a valu trois Grands prix du journalisme indépendant et deux médailles d’or aux Prix d’excellence en publication numérique. Elle est l’autrice de SAVOIR FAIRE: histoires, outils et sagesse de nos grands-parents, une production conjointe de BESIDE Média et des Éditions Cardinal.
Catherine Bernier est directrice de création, rédactrice et photographe indépendante, ainsi que cofondatrice du logis de bord de mer The Parcelles, destiné à accueillir des artistes en résidence, en Nouvelle-Écosse. L’influence de la nature et de la culture sur les trajectoires humaines demeure au cœur de ses intérêts.
—
Des temps nouveaux
Cet article est tiré de notre plus récent numéro: Des temps nouveaux
ACHETER MAINTENANTPartagez cet article
Ne manquez jamais un numéro
Deux numéros par année
25% de réduction sur les numéros précédents
Livraison gratuite au Canada